Bel Fıtığı: Ağrıların Doğasını Anlamak
Bel fıtığı ve ağrı ilişkisi, bel fıtığını teşhis etmede kullanılan testler
OMURGA
Fizyoterapist_Fitcanfyt
8/18/202517 min read
Bel Fıtığı: Ağrıların Doğasını Anlamak
-Bel fıtığı ağrısı modern yaşamın en yaygın sorunlarından biri. Ancak her bel ağrısı fıtık mıdır? Peki ya bacağa vuran o rahatsız edici ağrı? İşte bu soruların cevapları, bel fıtığını diğer ağrı nedenlerinden ayırt etmede yatar. Doğru teşhis, doğru tedavi ve hızlı iyileşme için kritik öneme sahiptir. Gelin, bel fıtığını anlamak için kullanılan temel testleri, belirtileri ve ayırıcı tanı süreçlerini adım adım inceleyelim.
Bel Fıtığının Patofizyolojisi: Ağrı Nasıl Başlar?
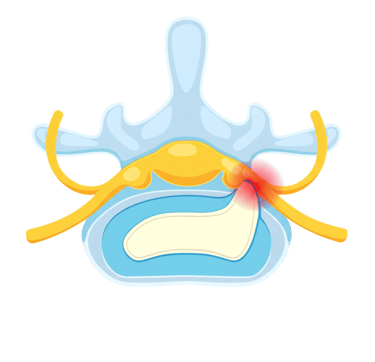
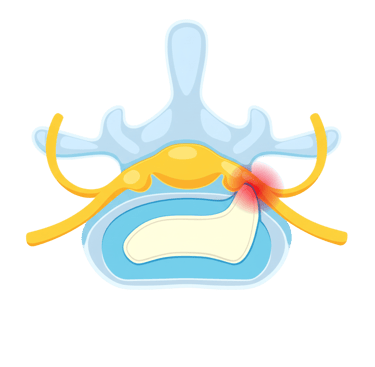
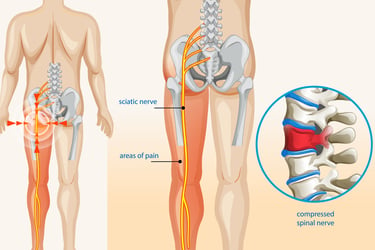
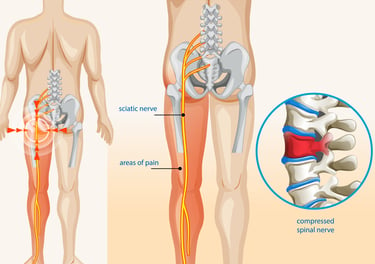
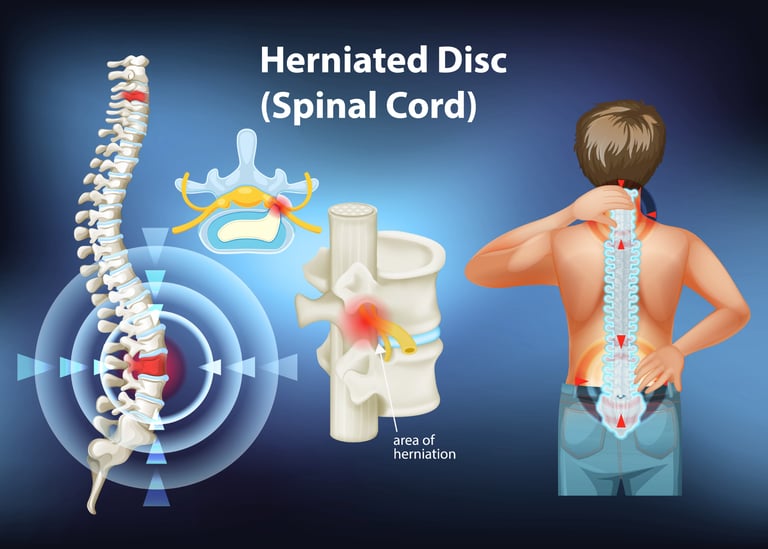
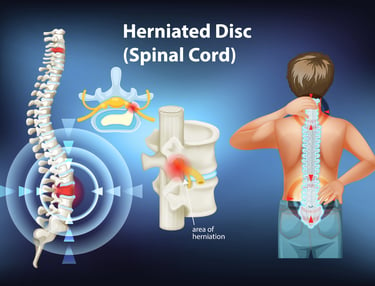
Bel fıtığı, omurlar arasında bulunan ve bir tür yastık görevi gören intervertebral disklerin merkezindeki yumuşak, jel benzeri çekirdeğin (nucleus pulposus), diski çevreleyen sert dış halkadaki (annulus fibrosus) yırtıklar nedeniyle dışarı taşmasıdır. Bu dışarı çıkan kısım, omurilik veya omurilikten çıkan sinir köklerinden biri üzerinde baskı oluşturabilir.
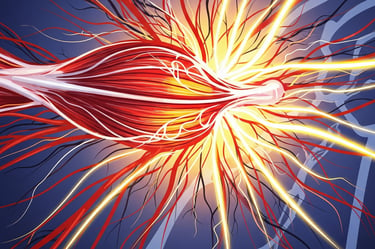
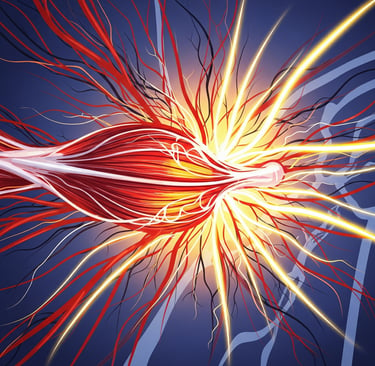
Ancak ağrı sadece mekanik basıdan kaynaklanmaz. Fıtıklaşan diskin içinde bulunan inflamatuar (iltihaplanmaya neden olan) maddeler de çevredeki sinir dokusunu tahriş eder. Bu durum, hem mekanik basının hem de kimyasal tahrişin birleşimiyle ağrı ve fonksiyon kaybına yol açar.
Sinir kökü üzerinde oluşan bası, sinir içindeki kan akışını bozarak ödem (şişlik) ve iltihaplanmaya neden olur. Bu durum, sinir iletimini düşürür ve hem hareketle ilgili (motor) hem de hissetmeyle ilgili (sensoriyel) sinir liflerinde sorunlara yol açar. Ayrıca, diskin yapısında bulunan bazı biyomoleküller, ağrıyı ileten sinir uçlarını aşırı duyarlı hale getirerek (sensitizasyon) ağrının daha şiddetli hissedilmesine neden olur. Bu nedenle bel fıtığı sadece fiziksel bir sıkışma değil, aynı zamanda karmaşık bir iltihabi süreçtir.
Psikososyal Etkiler ve Ağrının Yaşam Kalitesine Etkisi
Bel fıtığı nedeniyle ortaya çıkan kronik ağrı, bireyin yaşam kalitesini ciddi şekilde etkileyebilir. Sürekli ağrı, uyku bozuklukları, anksiyete (kaygı) ve depresyon gibi psikolojik sorunlara yol açabilir. Ağrının şiddeti arttıkça, günlük aktivitelerin kısıtlanması, sosyal yaşamdan uzaklaşma ve genel yaşam kalitesinde belirgin bir düşüş görülür. Ağrı ve depresyonun birbirini besleyen etkisi, tedavi sürecini zorlaştırabilir ve bu nedenle çok yönlü (multidisipliner) bir yaklaşım gerektirir.
Kas Spazmı ve Ağrı İlişkisi
Bel fıtığına bağlı olarak kas spazmı gelişebilir. Ancak araştırmalar, kas spazmının genellikle ağrının doğrudan nedeni olmadığını, esas olarak sinir köküne olan bası ve sinir tahrişi nedeniyle ağrının ortaya çıktığını belirtir. Kas spazmı, ağrıya karşı vücudun bir korunma mekanizması olarak ortaya çıkan refleksif bir durum olabilir. Bu durum, bel çevresinde sertliğe ve hareket kısıtlılığına yol açar. Eğer sinirin arka dalı (dorsal ramusu) etkilenirse, periferik sinirlere yayılan ağrı ve kas spazmı daha belirgin olabilir.
Tanı Yöntemleri: Fıtığı Nasıl Teşhis Ederiz?
Bel fıtığının kesin tanısı için manyetik rezonans görüntüleme (MRG) altın standarttır. MRG, disk yapısının, omuriliğin ve sinir köklerinin detaylı görüntülerini sağlayarak sinir basısını net bir şekilde ortaya koyar. Ancak, MRG'de fıtık görülse bile bazı kişilerde hiçbir belirti olmayabileceği unutulmamalıdır. Bu nedenle, MRG bulguları her zaman klinik belirtilerle birlikte değerlendirilmelidir. Sinir iletim çalışmaları (elektromiyografi, EMG) da sinir hasarının derecesi ve yeri hakkında ek bilgi sağlayabilir.
Tedavi Yöntemleri: Ağrıyı Azaltma ve İyileşme Süreci
Bel fıtığının tedavisi, belirtilerin şiddeti ve süresi, hastanın genel sağlık durumu ve fıtığın evresine göre planlanır.
İlk aşamada genellikle konservatif (ameliyatsız) tedavi yöntemleri tercih edilir:
Fizik Tedavi: Ağrıyı azaltma, kasları güçlendirme ve esnekliği artırma amaçlı egzersizler ve modaliteler içerir.
İlaç Tedavisi:
Nonsteroid Antiinflamatuar İlaçlar (NSAİİ): İltihabı ve ağrıyı azaltmaya yardımcı olur.
Kas Gevşeticiler: Kas spazmlarını hafifletir.
Epidural Steroid Enjeksiyonları: Doğrudan sinir kökünün çevresine yapılan bu enjeksiyonlar, iltihabı azaltarak ağrıyı kısa dönemde hafifletebilir.
Cerrahi tedavi ise belirli durumlarda gündeme gelir:
Nörolojik defisitlerin (güç kaybı, duyu kaybı) giderek kötüleşmesi,
Konservatif tedaviye rağmen ağrının devam etmesi,
Kauda ekina sendromu gibi acil durumların varlığı (idrar veya dışkı kontrol kaybı, bacaklarda ani ve şiddetli güçsüzlük).
Cerrahi yöntemler, sinir üzerindeki basıyı kaldıran fıtıklaşan diskin çıkarılmasını amaçlar ve uzun dönemde belirtilerin düzelmesini sağlayabilir.
Bel Fıtığını Tanımanın Anahtarı: Fiziksel Muayene ve Görüntüleme Testleri
Bel fıtığı (lomber disk hernisi) teşhisinde doktorunuz, hem fiziksel muayene testlerini hem de modern görüntüleme yöntemlerini bir arada kullanır. Her testin kendine özgü avantajları ve sınırlamaları vardır.
Fiziksel Muayene Testleri: Vücudunuzdaki İpuçları
Fiziksel muayene, sinir sıkışması belirtilerini değerlendirmek için çok önemlidir. Hekim ve fizyoterapistler tarafından sık kullanılan testler:
Slump Testi (Çökme Testi)
Slump Testi, bel fıtığı (lomber disk hernisi) şüphesi olan hastalarda sinir kökü sıkışmasını veya tahrişini değerlendirmek için kullanılan önemli bir fiziksel muayene yöntemidir. Bu test, oturur pozisyonda baş, boyun, omurga, diz ve ayak bileği hareketlerini bir dizi halinde yaparak siyatik sinir kökleri üzerindeki gerilimi kademeli olarak artırmayı hedefler. Test sırasında radiküler ağrının (sinir kökünden kaynaklanan ağrı) yeniden ortaya çıkması veya şiddetlenmesi pozitif bir sonuç olarak değerlendirilir ve sinir kökü basısını düşündürür.
Neden Önemli?
Slump testi, özellikle bel fıtığı teşhisinde yüksek hassasiyeti (doğru pozitifleri bulma yeteneği) nedeniyle öne çıkar. Yapılan araştırmalara göre, Slump testinin hassasiyeti %78 ila %93 arasında değişirken, Düz Bacak Kaldırma (SLR) testi gibi diğer yaygın testlerde bu oran %52-62'dir. Bu, Slump testinin, bir bel fıtığı varlığında bunu doğru bir şekilde tespit etme olasılığının çok daha yüksek olduğu anlamına gelir.
Özgüllük (doğru negatifleri bulma yeteneği) açısından ise Slump testi için %36 ila %83 arasında değişen oranlar bildirilmiştir. Bu, testin fıtığı olmayan bir kişiyi doğru bir şekilde dışlama yeteneğini ifade eder. SLR testi biraz daha özgül olabilir (%43-89), ancak Slump testinin yüksek hassasiyeti, özellikle SLR testi negatif çıktığında ancak klinik olarak hala bel fıtığı şüphesi devam ettiğinde, onu öncelikli bir tanı aracı haline getirir
Özetle:
Yüksek Hassasiyet: Slump testi, bel fıtığını tespit etmede orta-iyi düzeyde başarılıdır, yani gerçekten fıtığı olan kişilerin büyük bir kısmında pozitif sonuç verebilir.
Destekleyici Rol: Özellikle diğer testlerin yetersiz kaldığı durumlarda veya klinik şüphe devam ettiğinde değerli bir tamamlayıcı test denilebilir.
Etkin Tanı: Sinir kökü basısının değerlendirilmesinde pratik ve etkili bir araçtır.
Unutulmamalıdır ki, Slump testi sonuçları diğer klinik bulgular ve görüntüleme yöntemleriyle (MRG gibi) birlikte değerlendirilmelidir. Yanlış pozitif sonuçlar, hamstring gerginliği gibi diğer kas-iskelet sistemi sorunlarından kaynaklanabilir. Slump testi ve benzeri tıbbi değerlendirmeler mutlaka bir sağlık uzmanı tarafından yapılmalıdır. Kendi kendinize teşhis koymaya veya tedavi uygulamaya çalışmayınız !
- Duyarlılık ve Özgüllük Nedir?
Duyarlılık ve özgüllük, tıbbi testlerin ne kadar güvenilir olduğunu anlamak için kullanılan iki önemli kavramdır. Gelin bu kavramları biraz daha açalım:
Duyarlılık (Hassasiyet (Sensitivity)):
Duyarlılık, bir testin, gerçekten hasta olan kişileri ne kadar doğru tespit edebildiğini gösterir. Yüksek duyarlılığa sahip bir testin temel amacı, hastalığı olan hiç kimseyi gözden kaçırmamaktır.
Basitçe şöyle düşünebiliriz:
"Hastaysan, testim pozitif çıkar."
Yani, bir testin duyarlılığı yüksekse, eğer sizde hastalık varsa, bu testin büyük ihtimalle pozitif sonuç vereceği anlamına gelir.
Örnekle açıklayalım: Bel fıtığı şüphenizle doktora gittiniz ve Slump testi yapıldı. Slump testinin yüksek duyarlılığa (%78-93) sahip olduğu bilinmektedir. Bu ne demek? Eğer gerçekten bel fıtığınız varsa, Slump testinin size "evet, büyük ihtimalle fıtığınız var" demesi yani pozitif çıkması çok yüksek bir ihtimaldir. Yüksek duyarlılık, yanlış negatif (hastalık varken testin negatif çıkması) riskini azaltır.
Özgüllük (Specificity):
Özgüllük, bir testin, gerçekten hasta olmayan kişileri ne kadar doğru tespit edebildiğini gösterir. Yüksek özgüllüğe sahip bir testin amacı, yanlışlıkla "hasta" dememektir.
Basitçe şöyle düşünebiliriz:
"Hasta değilsen, testim negatif çıkar."
Yani, bir testin özgüllüğü yüksekse, eğer sizde hastalık yoksa, bu testin büyük ihtimalle negatif sonuç vereceği anlamına gelir. Test, gerçekten hasta olmayan kişileri başarıyla dışlar.
Örnekle açıklayalım: Yine bel fıtığı örneğinden gidelim. Düz Bacak Kaldırma (SLR) testinin Slump testine kıyasla biraz daha özgül (%43-89) olabileceği belirtilir. Bu ne demek? Eğer gerçekten bel fıtığınız yoksa, SLR testinin size "hayır, fıtığınız yok" demesi yani negatif çıkması daha olasıdır. Yüksek özgüllük, yanlış pozitif (hastalık yokken testin pozitif çıkması) riskini azaltır.
Özetle:
Duyarlılık: Hastalığı olanı yakalamakla ilgilenir. (Hastayım, test pozitif.)
Özgüllük: Hastalığı olmayanı dışlamakla ilgilenir. (Hasta değilim, test negatif.)
İdeal bir test hem çok yüksek duyarlılığa hem de çok yüksek özgüllüğe sahip olmalıdır. Ancak pratikte, çoğu test ikisi arasında bir denge kurar. Bir testin hangi durumda daha önemli olduğu, hastalığın ciddiyetine ve testin amacına göre değişir.
Düz Bacak Kaldırma (SLR) Testi: Sinir Kökü Sıkışmasının İşareti
Nedir? Sırtüstü yatarken, doktorunuz bacağınızı düz bir şekilde yukarı kaldırır. Bu hareket sırasında belinizde veya bacağınızda ağrı hissediyorsanız, test pozitif kabul edilir.
Neden Önemli? Bu test, sinir kökü sıkışması (radikülopati) olan fıtıklarda oldukça duyarlıdır (yaklaşık %52-92). Yani, sinir kökü basınız varsa, testin pozitif çıkma ihtimali yüksektir. Ancak özgüllüğü daha düşüktür (yaklaşık %28-89), yani test pozitif çıktığında her zaman fıtık olduğu anlamına gelmeyebilir; başka durumlar da benzer ağrılara neden olabilir.
Çapraz SLR Testi: Sağlam bacak kaldırıldığında, fıtığın olduğu tarafta ağrı hissedilmesi durumunda daha yüksek özgüllüğe sahiptir.
Diğer Sinir Germe Testleri:
Lasègue ve Bragard Testleri: SLR testine benzer prensiplerle çalışır ve sinir kökü gerilimini değerlendirir.
Femoral Sinir Germe Testi: Femoral Sinir Germe Testi, üst bel fıtıkları (özellikle L2, L3, L4 sinir köklerinin etkilenmesi durumlarında) değerlendirmede kullanılan bir testtir. Hasta yüzüstü yatarken diz bükülüp kalça ekstansiyona getirilir; uyluğun ön kısmında ağrı veya yanma hissedilmesi testin pozitif olduğunu gösterir. Bu testin özgüllüğü (spesifitesi) genellikle yüksek (%70-99 arasında değişen) olarak bildirilmektedir, yani test pozitif çıkarsa fıtık olma ihtimali yüksektir. Ancak testin duyarlılığı (sensitivitesi) düşüktür (%17-50 arasında değişir), yani test negatif olduğunda fıtığın olmadığı sonucu kesin olarak çıkarılamaz. Bu durumda testin negatif çıkması, bel fıtığı olmadığı anlamına gelmemektedir.
Özetle; femoral sinir germe testi pozitif ise bel fıtığı (özellikle L2-L4 köklerinde) olma ihtimali yüksektir, ancak test negatif çıktığında fıtık olmadığını söylemek mümkün değildir. Bu nedenle test tanıyı destekleyici bir bulgu olarak kullanılmalı, negatif sonuçlarda diğer klinik bulgular ve görüntüleme yöntemleri ile desteklenmelidir.
Nörolojik Muayene: Fonksiyon Kayıplarını Belirleme
Doktorunuz duyu (his), motor güç (kas kuvveti) ve reflekslerinizi değerlendirir. Sinir kökünde hasar varsa bu bölgelerde zayıflık, uyuşma veya refleks kaybı görülebilir.
Sınırlılıkları: Bu testlerin özgüllüğü orta düzeyde, ancak duyarlılığı düşüktür. Yani, tek başına bel fıtığı teşhisi koymak için yeterli değildir. Ancak diğer bulgularla birleştiğinde önemli bir ipucu sağlar.
Görüntüleme ve Diğer Tanı Araçları: İçeriye Bir Bakış
MRI (Manyetik Rezonans Görüntüleme):
Nedir? Omurganın ve sinirlerin detaylı görüntülerini sağlayan güçlü bir görüntüleme yöntemidir.
Neden Önemli? Fıtığın boyutunu, yerini ve sinir köklerine olan basıyı net bir şekilde gösterir. Anatomik doğrulama için "altın standart" kabul edilir. Duyarlılığı %81, özgüllüğü ise %77 civarındadır.
Sınırlılıkları: Her zaman kolayca erişilebilir olmayabilir ve bazen yanlış pozitif veya yanlış negatif sonuçlar verebilir. Yani, MR'da fıtık görülebilir ama kişide şikayet olmayabilir ya da tam tersi.
BT (Bilgisayarlı Tomografi) ve Miyelografi:
Nedir? BT, X-ışınları kullanarak omurganın kesitsel görüntülerini alır. Miyelografi ise omurilik kanalına kontrast madde enjekte edilerek sinirleri daha belirgin hale getirir.
Neden Önemli? Eski çalışmalarda MRI ile karşılaştırılabilir sonuçlar verebilir. Disko-BT, fıtık için daha yüksek duyarlılık ve özgüllüğe sahip olabilir.
Ağrı Çizimleri:
Nedir? Hastadan ağrısını bir insan vücudu şeması üzerinde işaretlemesi istenir.
Neden Önemli? Ağrı desenleri, disk patolojisiyle ilişkilendirilebilir ve disk kökenli ağrıyı diğer kaynaklardan ayırt etmeye yardımcı olabilir.
Bel Fıtığının Evreleri ve Benzeyen Durumlardan Ayırt Edilmesi
Bel fıtığı, farklı aşamalarda ortaya çıkabilen ve bazen başka durumlarla karıştırılabilen bir rahatsızlıktır. Doğru tanı ve tedavi için hem fıtığın evresini belirlemek hem de benzer belirtilere sahip diğer hastalıkları dışlamak çok önemlidir.
Bel Fıtığının Radyolojik Aşamaları: MR'daki Görüntü
Bel fıtığı genellikle dört radyolojik aşamada sınıflandırılır. Bu evreleme, MR görüntülemede yapılır ve fıtığın ne kadar ilerlediğini gösterir:
Şişkinlik (Bulging): Diskin dış kısmının (anülüs fibrozis) hafifçe dışarı doğru bombeleşmesi durumudur. Henüz bir yırtık yoktur.
Protrüzyon: Diskin dış tabakasında bir zayıflık veya yırtık olmasına rağmen, çekirdek (nükleus pulpozus) hala dışarı çıkmamıştır. Genellikle bir miktar bel ve bacak ağrısı görülebilir.
Ekstrüzyon: Diskin dış tabakası yırtılır ve çekirdek kısmı omurilik kanalına doğru taşar. Bu evrede genellikle şiddetli radiküler (sinir kökü) ağrı hissedilir.
Sekestrasyon: Diskten kopan bir parça omurilik kanalında serbestçe dolaşır. Bu en ciddi evredir ve sıklıkla motor kayıp (kas gücü kaybı) gibi ciddi nörolojik bulgulara yol açabilir.
Bel Fıtığının Klinik Aşamaları: Belirtilerin Şiddeti
Klinik olarak ise, Seze sınıflamasına göre bel fıtığı belirtileri üç evrede incelenebilir:
Evre I: Sadece bel ağrısı hissedilir.
Evre II: Bel ağrısına ek olarak paravertebral kas spazmı (bel çevresindeki kaslarda kasılma) görülür.
Evre III: Disk hernisi nedeniyle radiküler ağrı (bacağa yayılan sinir ağrısı), parestezi (karıncalanma, uyuşma) ve motor kaybı (kas gücü kaybı) gibi ciddi belirtiler ortaya çıkar.
Unutmayın: Fıtığın MR'daki boyutu veya yeri ile klinik belirtilerin şiddeti arasında her zaman doğrudan bir ilişki olmayabilir. Küçük bir fıtık bile şiddetli ağrıya neden olabilirken, büyük bir fıtık hiç belirti vermeyebilir.
Bel Fıtığına Benzeyen Durumların Dışlanması: Ayırıcı Tanı
Bel fıtığı ile karışabilecek birçok başka durum vardır. Doğru tanı için bu durumların dikkatlice dışlanması gerekir:
Spondilolistezis: Omurların birbirinin üzerinden kayması.
Dejeneratif Disk Hastalığı: Disklerin yaşa bağlı aşınması ve yıpranması.
Tümörler ve Metastazlar: Omurga veya çevresindeki sinirlere baskı yapabilen iyi veya kötü huylu kitleler.
Enfeksiyonlar: Omurga ve disklerde iltihaplanma.
Omurilik Kanal Darlığı (Spinal Stenoz): Omurilik kanalının daralması.
Faset Eklem Artrozu: Omurgadaki küçük eklemlerin kireçlenmesi.
Piriformis Sendromu: Kalça kası olan piriformis kasının siyatik sinirine baskı yapmasıyla oluşan ağrılı bir durumdur.
Sakroiliak Eklem Disfonksiyonu: Omurganın altındaki sakroiliak eklemlerdeki anormal hareket veya hizalama bozukluğu sonucu ortaya çıkan bel ve kalça ağrısıdır.
Ayırıcı tanıda şunlar kullanılır:
Kapsamlı Klinik Muayene: Nörolojik defisitler (duyu, motor veya refleks kaybı), Lasègue testi gibi testlerle sinir hasarı belirtileri aranır.
MR ve BT Görüntüleme: Özellikle kitle, tümör veya enfeksiyon gibi durumları ayırt etmek için çok önemlidir.
Patolojik İnceleme: Şüpheli kitlelerde doku örneği alınarak kesin tanı konulur.
Özellikle büyük veya atipik (tipik olmayan) kitlelerde, radyolog ve klinisyenlerin işbirliğiyle dikkatli bir değerlendirme yapılması hayati önem taşır.
Bel Fıtığında Ağrı, Duyu ve Motor Kayıplarının İlişkisi
Bel fıtığında sinir kökü basısı, genellikle ilgili sinir kökünün beslediği bölgelerde (dermatomlarda) ağrı ve duyu kaybı ile, aynı kök sinirin kontrol ettiği kaslarda motor kayıp (güçsüzlük) ve ilgili reflekslerde azalma ile kendini gösterir.
Klinik İlişkisi: Dermatom, Motor ve Refleks Bulguları
Radikülopati: Bir sinir kökünün iltihaplanması veya sıkışması sonucu o sinir kökünün beslediği alanda ağrı, uyuşma, karıncalanma veya güç kaybı hissedilmesidir.
Ağrının Doğası ve Belirtileri: Hangi Ağrı Fıtık Ağrısıdır?
Bel fıtığından kaynaklanan ağrılar, sıradan mekanik bel ağrılarından farklı bir karaktere sahiptir. Genellikle yanıcı, bıçak saplanması gibi veya elektriklenme hissi şeklinde tanımlanır. Bu ağrı, çoğunlukla sıkışan sinir kökünün geçtiği dermatoma uygun bölgede hissedilir ve bacaklarda aşağı doğru yayılım gösterir.
Bazı vakalarda, sinir fonksiyonlarında zayıflama, refleks kaybı ve kas güçsüzlüğü de gözlemlenir. Duyu kaybı, uyuşukluk ve karıncalanma gibi his bozuklukları da sıkça karşılaşılan belirtilerdendir. Bu belirtiler, sinir basısının yerini ve şiddetini belirlemede doktorlar için önemli klinik ipuçlarıdır.
Örneklerle Anlayalım:
L4 Sinir Kökü Sıkışması:
Ağrı/Dermatom: Uyluğun iç kısmı ve dizin ön tarafında ağrı veya uyuşma.
Motor Kayıp: Diz kapağının üstündeki uyluk kası olan kuadriseps kasında güçsüzlük (dizini düzleştirme veya merdiven çıkmada zorlanma).
Refleks Kaybı: Diz kapağı refleksinde (patella refleksi) azalma veya kaybolma.
L5 Sinir Kökü Sıkışması:
Ağrı/Dermatom: Bacağın dış tarafı ve ayağın üst kısmında (ayak sırtı) ağrı veya uyuşma.
Motor Kayıp: Ayağı yukarı kaldırmada (dorsifleksiyon) ve özellikle ayak başparmağını kaldırmada güçsüzlük (hastalar "düşük ayak" problemi yaşayabilir).
Refleks Kaybı: Genellikle belirgin bir refleks kaybı olmaz veya çok azdır.
S1 Sinir Kökü Sıkışması:
Ağrı/Dermatom: Baldırın arka kısmı ve ayağın dış tarafında ağrı veya uyuşma.
Motor Kayıp: Ayağı aşağı doğru itmede (plantar fleksiyon) ve parmak ucunda durmada güçsüzlük.
Refleks Kaybı: Aşil refleksinde (ayak bileği refleksi) azalma veya kaybolma.
Klinik İlişkilerin Uyumluluğu: Ağrı ve duyu kaybı genellikle motor kaybı ve refleks kaybı ile aynı sinir köküne denk gelir. Ancak, bazı durumlarda motor kaybı veya refleks kaybı ağrıdan önce veya sonra ortaya çıkabilir, hatta nadiren ağrı olmadan da motor kaybı görülebilir. Yani, her zaman mükemmel bir uyum beklenmemelidir. Dermatomal ağrı ile motor/refleks kaybı arasındaki uyum oranı %5 ile %93 arasında değişebilir; ortalama %42 civarındadır.
Sonuç
Bel fıtığı tanısında fiziksel muayene testleri (özellikle Slump ve Düz Bacak Kaldırma testleri), nörolojik değerlendirme ve görüntüleme (MRG/BT) yöntemlerinin birleşimi en güvenilir yaklaşımı sunar. Her testin kendine özgü sınırlamaları olduğu için, doğru tanıya ulaşmak için tüm bulguların bir bütün olarak değerlendirilmesi hayati önem taşır.
Unutmayın, bu bilgiler genel bilgilendirme amaçlıdır ve kesinlikle bir doktor muayenesinin yerine geçmez. Bel fıtığı şüpheniz varsa, mutlaka bir uzmana danışmalısınız.
Kaynakça
Sharma SB, Kim JS. A Review of Minimally Invasive Surgical Techniques for the Management of Thoracic Disc Herniations. Neurospine. 2019 Mar;16(1):24-33. doi: 10.14245/ns.1938014.007. Epub 2019 Mar 31. PMID: 30943704; PMCID: PMC6449820.
Patel K, Chopra P, Martinez S, Upadhyayula S. Epidural Steroid Injections. 2024 Jun 8. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan–. PMID: 29262183.
Malçok, Ü. A. (2022). The effects of lower back pain due to herniated disc on sleep, quality of life and depression symptoms. Fiziksel Tıp ve Rehabilitasyon, 7(4), 103-108. https://doi.org/10.21663/ftr.1058297
Huang R, Meng Z, Cao Y, Yu J, Wang S, Luo C, Yu L, Xu Y, Sun Y, Jiang L. Nonsurgical medical treatment in the management of pain due to lumbar disc prolapse: A network meta-analysis. Semin Arthritis Rheum. 2019 Oct;49(2):303-313. doi: 10.1016/j.semarthrit.2019.02.012. Epub 2019 Mar 4. PMID: 30940466.
Tang C, Moser FG, Reveille J, Bruckel J, Weisman MH. Cauda Equina Syndrome in Ankylosing Spondylitis: Challenges in Diagnosis, Management, and Pathogenesis. J Rheumatol. 2019 Dec;46(12):1582-1588. doi: 10.3899/jrheum.181259. Epub 2019 Apr 1. PMID: 30936280.
Hirayama J, Yamagata M, Ogata S, Shimizu K, Ikeda Y, Takahashi K. Relationship between low-back pain, muscle spasm and pressure pain thresholds in patients with lumbar disc herniation. Eur Spine J. 2006 Jan;15(1):41-7. doi: 10.1007/s00586-004-0813-2. Epub 2005 Jun 2. PMID: 15931510; PMCID: PMC3454558.
Toma, A., Ghinguleac, I., Ghinguleac, L., Calotă, N., Doinița, O., Ionescu, E., Iliescu, M., & Stanciu, L. (2020). Case presentation: The interdisciplinary and rehabilitation treatment of lumbar disc hernia on a patient with corticoterapy dependency and history of lymph node TB. Balneo Research Journal. https://doi.org/10.12680/balneo.2020.404.
Majlesi, J., Togay, H., Ünalan, H., & Toprak, S. (2008). The Sensitivity and Specificity of the Slump and the Straight Leg Raising Tests in Patients With Lumbar Disc Herniation. JCR: Journal of Clinical Rheumatology, 14, 87-91. https://doi.org/10.1097/RHU.0b013e31816b2f99.
Hashia, B., & Mir, A. (2018). Texture features’ based classification of MR images of normal and herniated intervertebral discs. Multimedia Tools and Applications, 79, 15171 - 15190. https://doi.org/10.1007/s11042-018-7011-4.
Kim, J., Van Rijn, R., Van Tulder, M., Koes, B., De Boer, M., Ginai, A., Ostelo, R., Van Der Windt, D., & Verhagen, A. (2018). Diagnostic accuracy of diagnostic imaging for lumbar disc herniation in adults with low back pain or sciatica is unknown; a systematic review. Chiropractic & Manual Therapies, 26. https://doi.org/10.1186/s12998-018-0207-x.
Stankovic, R., Johnell, O., Maly, P., & Wilmer, S. (1999). Use of lumbar extension, slump test, physical and neurological examination in the evaluation of patients with suspected herniated nucleus pulposus. A prospective clinical study.. Manual therapy, 4 1, 25-32 . https://doi.org/10.1016/S1356-689X(99)80006-X.
Antohe, B., Uysal, H., Panaet, A., Iacob, G., & Rață, M. (2023). The Relationship between Magnetic Resonance Imaging and Functional Tests Assessment in Patients with Lumbar Disk Hernia. Healthcare, 11. https://doi.org/10.3390/healthcare11192669.
Nezari, N., Schneiders, A., & Hendrick, P. (2013). Neurological examination of the peripheral nervous system to diagnose lumbar spinal disc herniation with suspected radiculopathy: a systematic review and meta-analysis.. The spine journal : official journal of the North American Spine Society, 13 6, 657-74 . https://doi.org/10.1016/j.spinee.2013.02.007.
Ekedahl, H., Jönsson, B., Annertz, M., & Frobell, R. (2017). Accuracy of Clinical Tests in Detecting Disk Herniation and Nerve Root Compression in Subjects With Lumbar Radicular Symptoms.. Archives of physical medicine and rehabilitation, 99 4, 726-735 . https://doi.org/10.1016/j.apmr.2017.11.006.
Suri P, Rainville J, Katz JN, Jouve C, Hartigan C, Limke J, Pena E, Li L, Swaim B, Hunter DJ. The accuracy of the physical examination for the diagnosis of midlumbar and low lumbar nerve root impingement. Spine (Phila Pa 1976). 2011 Jan 1;36(1):63-73. doi: 10.1097/BRS.0b013e3181c953cc. PMID: 20543768; PMCID: PMC2978791.