Ön Çapraz (ACL) Bağ ve Yırtığı Nedir?
Ön Çapraz Bağ (ACL) Nedir? Yırtığı Nasıl Anlaşılır ve Nelere Dikkat Etmek Gerekir?
EKLEM
Fizyoterapist_Fitcanfyt
9/20/202516 min read
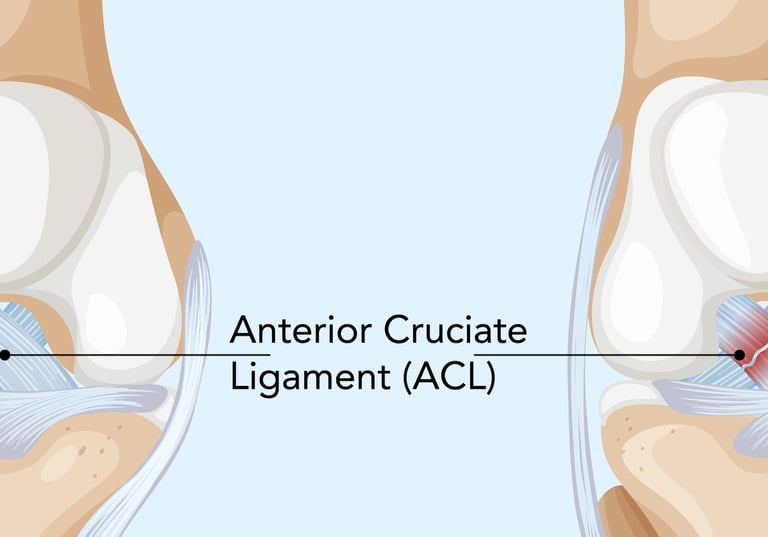
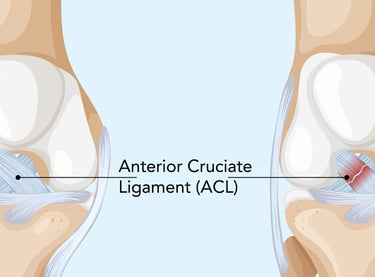
ACL Yırtığı: Nedenleri, Belirtileri ve Tedavi Yaklaşımları
Ön çapraz bağ (ACL), diz ekleminin stabilitesini sağlayan en önemli yapılardan biridir. Uyluk kemiği (femur) ile kaval kemiğini (tibia) birbirine bağlayan bu güçlü lif, dizin öne doğru aşırı hareketini ve dönme hareketlerini engeller. Özellikle sporcularda ve aktif bireylerde, ani yön değiştirme ve yüksek enerjili travmalar sonucunda ACL yırtıkları meydana gelebilir.
ACL'nin Anatomik Yapısı ve Fonksiyonları
ACL, dizin ortasında bulunan ve anteromedial (AMB) ile posterolateral (PLB) olmak üzere iki ana demetten oluşur. Bu demetlerin her birinin diz stabilitesinde kendine özgü bir rolü vardır:
Anteromedial Demet (AMB): Diz büküldüğünde (fleksiyon) en aktif olan bu demet, kaval kemiğinin öne kaymasını birincil olarak kontrol eder. Dizin ön-arka stabilitesinden sorumludur.
Posterolateral Demet (PLB): Diz düz pozisyona yakınken (ekstansiyon) daha gergin hale gelir ve dönme hareketlerini (rotasyonel instabilite) önlemede kritik bir rol oynar. Özellikle pivot hareketlerinde dizin dönerek kaymasını engeller.
Bu iki demetin birlikte çalışması, dizin tüm hareket açıklığı boyunca kararlılığını korumasını sağlar.
ACL'nin Proprioseptif Fonksiyonu
ACL, sadece mekanik bir stabilizatör değildir; aynı zamanda dizin konumunu ve hareketini algılamasına yardımcı olan özel bir "algılama" sistemine sahiptir. Bağda bulunan mekanoreseptörler, bağdaki gerilme ve hareket değişikliklerini algılayarak merkezi sinir sistemine bilgi iletir. Bu reseptörler, eklem pozisyonunu (Ruffini sonlanmaları), hareketin hızını (Pacini korpüskülleri) ve bağ üzerindeki gerilimi (Golgi tendon organları) algılar. ACL yırtıldığında, bu proprioseptif işlev bozulur, bu da dizin konum algısının azalmasına ve eklem reflekslerinin zayıflamasına yol açar. Bu duruma bağlı olarak dizde boşalma hissi oluşabilir.
ACL Yırtığı: Nedenleri ve Klinik Bulgular
ACL yırtığı genellikle ani durma, yön değiştirme, sıçrama sonrası dengesiz iniş veya dize gelen direkt darbe sonucunda oluşur. Yüksek enerjili bir travma anında, dizde yırtık meydana geldiğinde genellikle keskin bir 'patlama' ya da 'kopma' sesi duyulur; bu ses, diz yapısında ani ve ciddi bir bozulmanın habercisi olabilir.
En sık gözlenen fiziksel bulgular şunlardır:
Dizde İnstabilite (Boşalma Hissi): Hastalar, özellikle dönme hareketlerinde dizde güvensizlik hissi tarif eder.
Ani Şişlik ve Efüzyon (Sıvı Birikimi): Ani gelişen şişlik ve eklem içi sıvı birikimi (efüzyon), travmayı takiben dizde hızlıca ortaya çıkabilir. Bu durum, eklem içinde ödem ve kanama (hemartroz) olduğunu düşündürür ve ACL yırtığı vakalarının yaklaşık %90'ında görülebilir.
Hareket Kısıtlılığı: Şişlik ve ağrı nedeniyle dizin tam olarak bükülmesi veya düzleştirilmesi zorlaşır.
Hassasiyet: Özellikle eklem hattında ve bağın seyrettiği bölgede hassasiyet hissedilebilir.
ACL Yırtığı Türleri ve İlişkili Lezyonlar
ACL yırtıkları, bağın liflerinin bir kısmının kopması durumunda kısmi (parsiyel), tamamının kopması durumunda ise tam (total) olarak sınıflandırılır. yırtığın bağ üzerindeki konumuna ve eşlik eden doku hasarlarına göre farklı türlere ayrılır. En yaygın sınıflandırma, yırtığın konumuna göre yapılan beşli sistemdir:
Tip I (Proksimal Avülsiyon): Bağın uyluk kemiğine (femur) yakın kısmından kopmasıdır. Genellikle, bağın %90'ından fazlası sağlam kalır.
Tip II (Proksimal): Bağın üst üçte birlik kısmında meydana gelen yırtıktır.
Tip III (Midsubstance): Bağın orta kısmında meydana gelen yırtıktır.
Görülme sıklığı en yüksek olan tiptir.
Tip IV (Distal): Bağın alt üçte birlik kısmında meydana gelen yırtıktır.
Tip V (Distal Avülsiyon): Bağın kaval kemiğine (tibia) yakın kısmından kopmasıdır. Genellikle, bağın %10'undan azı sağlam kalır.
Eşlik Eden Yaralanmalar
ACL yırtıklarına sıklıkla dizdeki diğer yapıların yaralanmaları da eşlik edebilir. Bu durum, klinik tabloyu ve tedavi yaklaşımını etkileyebilir:
Menisküs Yırtıkları: Dizin şok emicileri olan menisküslerde de yırtık oluşması yaygındır. Özellikle Tip I ACL yırtıklarında medial menisküs yırtığı daha sık görülebilir. ACL yırtığı olan hastaların %40 ila %70'inde menisküs yırtıkları da görülebilir.
Medial Kollateral Bağ (MCL) ve Anterolateral Ligament (ALL) Yaralanmaları: ACL yırtığına ek olarak, bu bağlarda da yaralanmalar görülebilir. Bu durum, vakaların %20 ila %40'ında ortaya çıkabilir ve dizde ek instabiliteye neden olabilir.
Ramp Lezyonları: Medial menisküsün arka kısmında oluşan, ACL yırtıklarıyla sık ilişkili olan özel bir yırtık türüdür.
Kemik Ödemi (Bone Bruise): MR'da, özellikle lateral tibial plato ve femur kondilinde kemik ödemi, ACL yırtığı vakalarının %80'ından fazlasında rastlanabilir.
Ön Çapraz Bağ (ACL) Yırtığında Dizdeki Değişiklikler ve Tanı Yöntemleri
Ön çapraz bağ yırtıkları, diz ekleminin stabilitesini sağlayan önemli bağlardan biri olan ACL'nin hasar görmesiyle ortaya çıkar. Bu yırtıklar, dizde hem kemik hem de yumuşak dokularda bazı belirgin morfolojik değişikliklere yol açar.
Bu değişikliklerden bazıları menisküs yapısında (özellikle medial menisküs) ve kemiklerde gözlemlenir. Örneğin, menisküsün arka kısmındaki eğim artar ve dizdeki kemik çentiklerinin (femoral notch) daralması sık rastlanan bulgulardır. Ayrıca, tibia kemiğinin arkaya doğru eğimi (posterior tibial slope) artabilir, bu da yırtık riskini artıran faktörlerden biridir. Yine, tibial eminens adı verilen kemik yapısının küçüklüğü ve kondil (eklem yüzeyi) şekillerindeki değişiklikler de bu riskleri etkiler. Diğer sık görülen yapısal değişiklikler arasında lateral menisküs yırtıkları ve kemik kontüzyonları (özellikle lateral femur ve tibia bölgelerinde) yer alır.
Değerlendirme ve Teşhis Yöntemleri
MRI: En hassas ve özgül yöntemdir. Doğrudan bulgular (bağda sinyal değişikliği, kontur kaybı, kalınlaşma, kopma) ve dolaylı bulgular (menisküs, PCL indeksi, notch bulgusu, kemik ödemi) ile tanı konur.
Artroskopi: Altın standarttır, ancak invazivdir. MRI ile yüksek korelasyon gösterir.
Fizik Muayene Testleri: Lachman, ön çekmece ve pivot-shift testleri kullanılır; ancak MRI kadar hassas değildir.
Yapay Zekâ ve Derin Öğrenme: MRI görüntülerinde otomatik tanı ve segmentasyon için derin öğrenme tabanlı sistemler, radyologlarla benzer doğrulukta sonuçlar vermektedir.
Destekleyici Klinik Testler: Lachman ve Pivot Shift
Lachman Testi:
ACL yırtığının tanısında en çok tercih edilen ve en yüksek doğruluk oranlarına sahip testtir. Duyarlılığı %85-99, özgüllüğü %86-94 arasındadır. Test sırasında diz yaklaşık 20-30 derece bükülür, ardından tibia öne doğru çekilerek bağın stabilitesi değerlendirilir. Pozitif test, bağda gevşeklik ve anormal hareketin göstergesidir. Özellikle acute (yeni) tam yırtıklarda uygulanır ve testin uygulanması nispeten kolaydır. Ancak, hasta ağrı yaşıyorsa ya da kas spazmı varsa testin doğruluğu azalabilir.
Pivot Shift Testi:
Bu test, özellikle tam yırtık olan hastalarda yüksek duyarlılık ve güvenirlik gösterir. Diz 20-30 derece bükülü iken tibianın iç rotasyonu ve valgus zorlaması ile tibianın aniden öne doğru kayması değerlendirilir. Test pozitif olduğunda dizin anterolateral instabilitesi belirlenir ki bu da ciddi ACL hasarının işaretidir. Testin uygulanması bazı durumlarda zor olabilir çünkü test esnasında ağrı ve kas kasılması olabilir.
Testlerin Kullanımına İlişkin Notlar:
Lachman testi çoğu durumda ilk tercih edilir ve genellikle yüksek güvenilirdir. Pivot shift testi ise Lachman testini tamamlayıcı nitelikte olup, özellikle yırtığın ciddiyetini değerlendirmede etkilidir. Her iki test de klinik öykü, travma durumu ve semptomlarla birlikte değerlendirilmelidir.
Örneğin, akut dönemde şişlik ve ağrının fazla olduğu durumlarda testlerin hassasiyeti azalabilir, bu nedenle bu testler genellikle akut sonrası dönemde, kas spazmı azaldığında daha güvenilir sonuç verir.
Bu testlerin birlikte kullanımı ve MRI gibi görüntüleme yöntemleriyle desteklenmesi, ACL yırtığının doğru ve güvenilir şekilde tanısını sağlar.
Ön Çapraz Bağ (ACL) Ameliyatı Sonrası Kireçlenme Riski
Ön çapraz bağ (ACL) yırtıkları, özellikle sporcular ve aktif bireylerde sıkça görülen ciddi bir diz yaralanmasıdır. Bu yaralanmanın tedavisi, kişinin yaşam tarzı, yaşı ve yırtığın durumu gibi çeşitli faktörlere bağlı olarak belirlenir.
Aktif sporcular veya yüksek fiziksel aktiviteye sahip kişilerde, dizin stabilitesini yeniden kazanmak ve spora dönüşü sağlamak amacıyla genellikle ameliyat tercih edilebilir. Ancak, daha az aktif olan (sedanter) ve kireçlenme için yüksek risk faktörleri taşıyan bireylerde, başlangıç olarak ameliyatsız tedavi (konservatif tedavi) ve fizik tedavi yöntemleri ön plana çıkabilmektedir.
ACL yırtıklarının tedavisinde ameliyat bir seçenek olsa da, ameliyat sonrası süreçte dizde osteofit (kemik çıkıntısı) ve kireçlenme (osteoartrit) gelişme riski devam edebilir. Bu durum, hastanın özelliklerine ve cerrahiye bağlı bazı faktörlerle yakından ilişkilidir.
ACL Ameliyatı Sonrası Kireçlenme Riskini Artırabilecek Faktörler
Ön Çapraz Bağ (ACL) ameliyatı, dizin stabilitesini yeniden kazanmasına yardımcı olabilir. Ancak bu ameliyat sonrasında, uzun vadede osteoartrit (kireçlenme) ve osteofit (kemik çıkıntısı) oluşumu gibi bazı riskler ortaya çıkabilir. Bu durumları etkileyebilecek faktörleri daha detaylı inceleyebiliriz.
1. Eşlik Eden Menisküs Yaralanması ve Menisektomi
Diz eklemi içinde menisküsler, bir nevi darbe emici yastık görevi görebilir. ACL yırtığına sıklıkla menisküs yırtığı da eşlik edebilir. Eğer menisküs yırtılırsa ve ameliyatla bir kısmı alınırsa (menisektomi), bu durum kireçlenme riskini artırabilir.
Neden Risk Oluşturabilir? Menisküsün bir kısmı çıkarıldığında, eklem yüzeyine binen kuvvetler daha küçük bir alana yönelebilir. Bu durum, kıkırdak üzerinde lokalize bir stres oluşturarak zamanla kıkırdak aşınmasını hızlandırabilir ve kireçlenme sürecini başlatabilir. Özellikle dizin iç kısmında bulunan medial menisküsün hasar görmesi veya çıkarılması bu riski daha da yükseltebilir.
2. İleri Yaş ve Gecikmiş Ameliyat
Ameliyat sırasında ileri yaşta olmak, diz eklemindeki doğal yıpranma sürecinin daha ilerlemiş olabileceği için kireçlenme riskini artırabilir.
Neden Risk Oluşturabilir? Yaralanma ile ameliyat arasında geçen uzun süre, dizdeki instabilite nedeniyle eklem kıkırdağında ve menisküste küçük travmaların birikmesine yol açabilir. Bu durum, ameliyat öncesinde başlayan dejeneratif süreci hızlandırabilir ve ameliyat sonrası kireçlenme riskini yükseltebilir. Bu yüzden, özellikle aktif sporla uğraşan kişilerde ameliyatın uygun bir zamanda yapılması önemli olabilir.
3. Ameliyat Sonrası Hareket Kısıtlılığı
Ameliyat sonrası rehabilitasyonun en önemli hedeflerinden biri, dizin tam hareket açıklığını geri kazanmaktır. Ameliyat sonrasında dizin tam olarak düzleştirilememesi (ekstansiyon kısıtlılığı) veya tam bükülememesi (fleksiyon kısıtlılığı) bazı sorunlara yol açabilir.
Neden Risk Oluşturabilir? Dizde tam hareket açıklığının olmaması, eklemdeki yük dağılımını bozabilir. Diz tam olarak düzleşmediğinde, eklem kıkırdağının bazı bölgeleri normalden daha fazla basınca maruz kalabilir. Bu anormal yük dağılımı, zamanla kıkırdak hasarını tetikleyerek kireçlenme sürecini hızlandırabilir. Bu nedenle, fizik tedavi programına düzenli bir şekilde devam etmek, bu riskleri azaltmada önemli bir rol oynayabilir.
4. Obezite ve Cinsiyet Faktörleri
Obezite: Fazla kilolu olmak, özellikle gençlerde dahi, kireçlenme riskini artırabilen bir faktör olarak düşünülebilir. Fazla ağırlık, diz eklemi üzerine binen yükü artırarak kıkırdağın daha hızlı yıpranmasına yol açabilir.
Cinsiyet: Bazı araştırmalar, erkeklerde ACL ameliyatı sonrası erken dönemde dejeneratif değişikliklerin kadınlara göre biraz daha yaygın olabileceğini öne sürebilir. Bu durumun arkasındaki biyomekanik ve hormonal nedenler hala araştırılmaktadır.
ACL Ameliyatı Sonrası Osteoartrit Olasılığı
ACL ameliyatı sonrası osteoartrit gelişimi, zamanla artabilen bir risk olarak görülebilir. Yapılan araştırmalar, bu riskin ne kadar ciddi olabileceğine dair bazı ipuçları verebilir:
Ameliyattan sonraki 10 yıl içinde, hastaların %23 ila %27'sinde kireçlenme görülebilirken,
20 yıl ve üzeri takip süresinde ise bu oranın %28 ila %52'ye kadar çıkabildiği belirtilmektedir.
ACL Yırtıklarında Fizyoterapi Süreci ve Ameliyat Gerekliliği: Kapsamlı Bir Bakış
Ön çapraz bağ (ACL) yırtığı teşhisi konulduğunda, hastalar genellikle bir yol ayrımına gelir: ameliyat mı, fizyoterapi mi? Bu kararı vermek için hastanın yaşam tarzı, yaşı ve dizin genel durumu gibi birçok faktörün göz önünde bulundurulması gerekir. Fizyoterapi, hem ameliyat öncesi hazırlıkta hem de cerrahiye alternatif olarak kritik bir rol oynar.
ACL Yırtığında Fizyoterapi ve Rehabilitasyon
Fizyoterapi, ACL tedavisinde birincil ve vazgeçilmez bir unsurdur. İster ameliyat öncesi olsun ister ameliyatsız tedavi yolu seçilsin, fizyoterapinin amacı dizin işlevini güvenli bir şekilde geri kazandırmaktır.
Erken Dönem (İlk Haftalar): Bu aşamada temel hedef, ağrı ve ödemi kontrol altına almaktır. Buz uygulaması ve kompresyon gibi yöntemlerle şişlik azaltılırken, pasif ve aktif hareket egzersizleriyle dizin hareket açıklığı korunmaya çalışılır. Kuadriseps ve hamstring kaslarını güçlendirmeye yönelik izometrik egzersizlere başlanır. Yürüme yardımcıları ve dizlik kullanımı da bu dönemin bir parçası olabilir.
Orta Dönem (2-6 Hafta): Bu aşamada hareket açıklığı artırılır ve hastanın dizi üzerine ağırlık aktarması sağlanır. Propriyosepsiyon (vücudun boşluktaki konumunu algılama yeteneği) egzersizleri ile denge çalışmaları başlar. Dirençli kas güçlendirme ve bisiklet gibi kontrollü aktiviteler, diz kaslarını desteklemeyi hedefler.
İleri Dönem (6 Hafta ve Sonrası): Artık fonksiyonel egzersizler ve spora özgü antrenmanlar programa dahil edilir. Plyometrik (sıçrama) egzersizleri, koşu ve çeviklik çalışmaları ile dizin güvenli bir şekilde yüksek aktivitelere hazırlanması amaçlanır. Fizyoterapist, hastanın spora veya günlük aktivitelere güvenle dönebilmesi için gerekli kuvvet ve koordinasyonu kazandırmayı hedefler.
Ne Zaman Ameliyat Gerekir?
ACL yırtıklarında ameliyat kararı, hastanın bireysel durumu ve beklentilerine göre şekillenir.
Genç, Aktif ve Spor Yapan Bireyler: Bu gruptaki hastalarda, dizde tekrarlayan instabilite (boşalma hissi) varsa veya yüksek düzeyde fiziksel aktiviteye geri dönmek isteniyorsa ameliyat sıklıkla önerilir. Ameliyat, dizin stabilizasyonunu sağlayarak spor yapma yeteneğini geri kazandırır.
Düşük Aktivite Seviyesine Sahip Bireyler: Yaşlı veya cerrahiye uygun olmayan, günlük yaşamında yüksek düzeyde fiziksel aktivite gerektirmeyen bireylerde fizyoterapi ile oldukça başarılı sonuçlar alınabilir.
Kısmi Yırtıklar: Dizde belirgin bir instabiliteye neden olmayan kısmi yırtıklarda, ameliyatsız tedavi (konservatif tedavi) genellikle iyi sonuç verir. Ancak fizyoterapiye rağmen instabilite devam ediyorsa veya menisküs gibi diğer yapılar da hasar görmüşse, cerrahi seçenek gündeme gelir.
Fizyoterapi ve Cerrahi Karşılaştırması
ACL yırtığı tedavisinde fizyoterapi ve cerrahi seçenekleri, kendi avantaj ve dezavantajlarına sahiptir. Konservatif tedavi olarak bilinen fizyoterapi, ameliyat ve anestezi gibi cerrahi riskleri taşımazken, fonksiyonel iyileşme sağlayabilir. Ancak genç ve aktif bireylerde dizde devam eden instabilite riski bulunabilir. Buna karşın, cerrahi rekonstrüksiyon, dizde tam stabilite sağlayarak hastanın yüksek düzeyde aktiviteye ve spora dönmesine olanak tanır. Fakat bu yöntem, cerrahi riskleri içerir ve uzun, yoğun bir rehabilitasyon süreci gerektirir.
Kuvvet Dengesi: Ameliyat Sonrası Rehabilitasyonun Odak Noktası
Ameliyat sonrası rehabilitasyonun en önemli hedeflerinden biri, quadriceps ve hamstring kasları arasındaki ideal kuvvet dengesini yeniden sağlamaktır. Bu denge, dizin stabilite kazanması ve yeniden yaralanma riskinin azaltılması için kritik bir faktördür.
Kas Kuvveti ve ACL İlişkisi:
ACL'nin en büyük destekçileri hamstring ve quadriceps kaslarıdır. Hamstringler, dizin arkaya doğru bükülmesini sağlayarak, quadriceps'in dize öne doğru uyguladığı çekme kuvvetini dengelemeye yardımcı olur. Bu kaslar arasındaki optimal kuvvet oranı (H:Q oranı), diz stabilitesini artırır ve ACL üzerindeki stresi azaltır. Bilimsel çalışmalar, bu oranın 0.6 ila 0.8 arasında olmasının ideal olduğunu göstermektedir. Yani, hamstring kasının kuvveti, quadriceps kasının kuvvetinin yaklaşık %60 ila %80'i kadar olmalıdır. Eğer bu oran düşükse (hamstringlerin zayıf olması), ACL'nin yaralanma riski yükselir.
Ameliyat Sonrası Rehabilitasyon Hedefi:
ACL rekonstrüksiyonu sonrası hem quadriceps hem de hamstring kaslarında kuvvet kaybı ve asimetri yaygın olarak görülür. Bu asimetriler, ameliyattan aylar sonra bile devam edebilir ve fonksiyonel sonuçları olumsuz etkileyebilir. Bu nedenle, fizyoterapi programında bu kasların kuvvetlendirilmesi ve aralarındaki dengenin sağlanması öncelikli bir hedeftir. Ameliyat öncesi kas kuvvetinin güçlü olması, ameliyat sonrası iyileşme sürecini de olumlu yönde etkileyebilir. Bu yüzden ameliyat kararı verilse bile, ameliyat öncesi fizyoterapi, iyileşme sürecini hızlandırabilir ve daha iyi sonuçlar elde edilmesine yardımcı olabilir.
Sonuç
ACL ameliyatı, diz stabilitesini yeniden sağlamak için önemli bir cerrahi müdahaledir. Ancak ameliyat sonrasında bile, özellikle menisküs hasarı, ileri yaş, erkek cinsiyet, gecikmiş cerrahi, hareket kısıtlılığı ve obezite gibi faktörler, uzun vadede osteofit ve kireçlenme riskini artırabilir. Bu risk faktörlerinin farkında olmak ve ameliyat sonrası rehabilitasyon sürecine titizlikle uyum sağlamak, diz sağlığını korumak için önemlidir.
Önemli Not:
ACL yırtığı tedavisi kişiye özel bir süreçtir. Tedavi kararı, hastanın beklentileri, yaşı, aktivite düzeyi ve klinik bulgulara göre multidisipliner bir yaklaşımla, bir ortopedi uzmanı ve fizyoterapist tarafından değerlendirilmelidir. En doğru kararı vermek için, tüm seçenekler ve potansiyel riskler detaylı bir şekilde görüşülmelidir.
Kaynakça
Yoo H, Marappa-Ganeshan R. Anatomy, Bony Pelvis and Lower Limb, Knee Anterior Cruciate Ligament. 2023 Jul 24. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan–. PMID: 32644659.
Luites JW, Wymenga AB, Blankevoort L, Kooloos JG. Description of the attachment geometry of the anteromedial and posterolateral bundles of the ACL from arthroscopic perspective for anatomical tunnel placement. Knee Surg Sports Traumatol Arthrosc. 2007 Dec;15(12):1422-31. doi: 10.1007/s00167-007-0402-0. Epub 2007 Sep 27. PMID: 17899008; PMCID: PMC2082657.
Ergen, E., Ülkar, B., & Eraslan, A. (2007). Derleme: Propriyosepsiyon ve koordinasyon. Spor Hekimliği Dergisi, 42, 57-83.
Van Der List, J., Mintz, D., & DiFelice, G. (2017). The Location of Anterior Cruciate Ligament Tears: A Prevalence Study Using Magnetic Resonance Imaging. Orthopaedic Journal of Sports Medicine, 5. https://doi.org/10.1177/2325967117709966.
Stranger, N., Kaulfersch, C., Mattiassich, G., Mandl, J., Hausbrandt, P., Szolar, D., Schöllnast, H., & Tillich, M. (2023). Frequency of anterolateral ligament tears and ramp lesions in patients with anterior cruciate ligament tears and associated injuries indicative for these lesions—a retrospective MRI analysis. European Radiology, 33, 4833 - 4841. https://doi.org/10.1007/s00330-023-09444-z.
Décary, S., Fallaha, M., Belzile, S., Martel-Pelletier, J., Pelletier, J., Feldman, D., Sylvestre, M., Vendittoli, P., & Desmeules, F. (2018). Clinical diagnosis of partial or complete anterior cruciate ligament tears using patients' history elements and physical examination tests. PLoS ONE, 13. https://doi.org/10.1371/journal.pone.0198797.
Bayer, S., Meredith, S., Wilson, K., De Sa, D., Pauyo, T., Byrne, K., McDonough, C., & Musahl, V. (2020). Knee Morphological Risk Factors for Anterior Cruciate Ligament Injury: A Systematic Review.. The Journal of bone and joint surgery. American volume. https://doi.org/10.2106/JBJS.19.00535.
Sultana, N., Shirin, M., Jabeen, S., Faruque, M., Sarkar, S., Nag, U., & Nabi, S. (2023). Diagnostic Accuracy of Magnetic Resonance Imaging in Evaluation of Anterior Cruciate Ligament Tear.. Mymensingh medical journal : MMJ, 32 1, 200-206 .
Liu, F., Guan, B., Zhou, Z., Samsonov, A., Rosas, H., Lian, K., Sharma, R., Kanarek, A., Kim, J., Guermazi, A., & Kijowski, R. (2019). Fully Automated Diagnosis of Anterior Cruciate Ligament Tears on Knee MR Images by Using Deep Learning.. Radiology. Artificial intelligence, 1 3, 180091 . https://doi.org/10.1148/RYAI.2019180091.
Décary, S., Fallaha, M., Belzile, S., Martel-Pelletier, J., Pelletier, J., Feldman, D., Sylvestre, M., Vendittoli, P., & Desmeules, F. (2018). Clinical diagnosis of partial or complete anterior cruciate ligament tears using patients' history elements and physical examination tests. PLoS ONE, 13. https://doi.org/10.1371/journal.pone.0198797.
Zhang, M., Huang, C., & Druzhinin, Z. (2024). A new optimization method for accurate anterior cruciate ligament tear diagnosis using convolutional neural network and modified golden search algorithm. Biomed. Signal Process. Control., 89, 105697. https://doi.org/10.1016/j.bspc.2023.105697.
Dingel, A., Aoyama, J., Ganley, T., & Shea, K. (2019). Pediatric ACL Tears: Natural History. Journal of Pediatric Orthopaedics, 39, S47 - S49. https://doi.org/10.1097/BPO.0000000000001367.
Rugg, C., Tucker, L., & Ding, D. (2025). Nonoperative Treatment of Anterior Cruciate Ligament Tears With 5-Year Follow-up. Orthopaedic Journal of Sports Medicine, 13. https://doi.org/10.1177/23259671251314441.
Sanders, T., Pareek, A., Kremers, H., Bryan, A., Levy, B., Stuart, M., Dahm, D., & Krych, A. (2017). Long-term follow-up of isolated ACL tears treated without ligament reconstruction. Knee Surgery, Sports Traumatology, Arthroscopy, 25, 493-500. https://doi.org/10.1007/s00167-016-4172-4.
Shelbourne, K., Benner, R., & Gray, T. (2017). Results of Anterior Cruciate Ligament Reconstruction With Patellar Tendon Autografts: Objective Factors Associated With the Development of Osteoarthritis at 20 to 33 Years After Surgery. The American Journal of Sports Medicine, 45, 2730 - 2738. https://doi.org/10.1177/0363546517718827.
Cinque, M., Dornan, G., Chahla, J., Moatshe, G., & LaPrade, R. (2018). High Rates of Osteoarthritis Develop After Anterior Cruciate Ligament Surgery: An Analysis of 4108 Patients. The American Journal of Sports Medicine, 46, 2011 - 2019. https://doi.org/10.1177/0363546517730072.
Whittaker, J., Losciale, J., Juhl, C., Thorlund, J., Lundberg, M., Truong, L., Miciak, M., Van Meer, B., Culvenor, A., Crossley, K., Roos, E., Lohmander, S., & Van Middelkoop, M. (2022). Risk factors for knee osteoarthritis after traumatic knee injury: a systematic review and meta-analysis of randomised controlled trials and cohort studies for the optıknee Consensus. British Journal of Sports Medicine, 56, 1406 - 1421. https://doi.org/10.1136/bjsports-2022-105496.
Giummarra, M., Vocale, L., & King, M. (2022). Efficacy of non-surgical management and functional outcomes of partial ACL tears. A systematic review of randomised trials. BMC Musculoskeletal Disorders, 23. https://doi.org/10.1186/s12891-022-05278-w.
Komnos, G., Hantes, M., Kalifis, G., Gkekas, N., Hante, A., & Ménétrey, J. (2024). Anterior Cruciate Ligament Tear: Individualized Indications for Non-Operative Management. Journal of Clinical Medicine, 13. https://doi.org/10.3390/jcm13206233.
Jenkins, S., Guzman, A., Gardner, B., Bryant, S., Del Sol, S., McGahan, P., & Chen, J. (2022). Rehabilitation After Anterior Cruciate Ligament Injury: Review of Current Literature and Recommendations. Current Reviews in Musculoskeletal Medicine, 15, 170 - 179. https://doi.org/10.1007/s12178-022-09752-9.
Buckthorpe, M., Gokeler, A., Herrington, L., Hughes, M., Grassi, A., Wadey, R., Patterson, S., Compagnin, A., La Rosa, G., & Della Villa, F. (2023). Optimising the Early-Stage Rehabilitation Process Post-ACL Reconstruction. Sports Medicine, 54, 49-72. https://doi.org/10.1007/s40279-023-01934-w.
Buckthorpe, M., & Della Villa, F. (2019). Optimising the ‘Mid-Stage’ Training and Testing Process After ACL Reconstruction. Sports Medicine, 50, 657-678. https://doi.org/10.1007/s40279-019-01222-6.
Giummarra, M., Vocale, L., & King, M. (2022). Efficacy of non-surgical management and functional outcomes of partial ACL tears. A systematic review of randomised trials. BMC Musculoskeletal Disorders, 23. https://doi.org/10.1186/s12891-022-05278-w.
Van Der List, J., Hagemans, F., Hofstee, D., & Jonkers, F. (2020). The Role of Patient Characteristics in the Success of Nonoperative Treatment of Anterior Cruciate Ligament Injuries. The American Journal of Sports Medicine, 48, 1657 - 1664. https://doi.org/10.1177/0363546520917386.
Myer, G., Ford, K., Foss, K., Liu, C., Nick, T., & Hewett, T. (2009). The Relationship of Hamstrings and Quadriceps Strength to Anterior Cruciate Ligament Injury in Female Athletes. Clinical Journal of Sport Medicine, 19, 3-8. https://doi.org/10.1097/JSM.0b013e318190bddb.
Arora, H., Kalra, S., & Sharma, M. (2025). The Influence Of Quadriceps-To-Hamstring Strength Ratio On ACL Stability International Journal of Advanced Research. https://doi.org/10.21474/ijar01/20512.
Riesterer, J., Mauch, M., Paul, J., Gehring, D., Ritzmann, R., & Wenning, M. (2020). Relationship between pre- and post-operative isokinetic strength after ACL reconstruction using hamstring autograft. BMC Sports Science, Medicine and Rehabilitation, 12. https://doi.org/10.1186/s13102-020-00215-7.
Keays, S., Bullock-Saxton, J., Newcombe, P., & Keays, A. (2003). The relationship between knee strength and functional stability before and after anterior cruciate ligament reconstruction. Journal of Orthopaedic Research, 21. https://doi.org/10.1016/S0736-0266(02)00160-2.
